München – Die SBK hat ihren Geschäftsbericht für das Jahr 2021 veröffentlicht. Das möchte ich zum Anlass nehmen, meine Sicht auf das Thema Kassenfinanzen in die Diskussion einzubringen. Denn ich habe das Gefühl, dass wir uns im aktuellen Streit ums Geld in einem Klein-Klein verlieren, das uns nicht weiterbringt.
Eines vorweg: Wir haben eines der besten Gesundheitssysteme der Welt. Davon bin ich überzeugt. Warum? Weil jeder, der in unserem Land krank wird, eine medizinische Behandlung erhält. Das ist ein unschätzbarer Wert, den wir leider oft vergessen. Keiner wird weggeschickt, weil er nicht das nötige Kleingeld hat. Keiner muss aus finanziellen Gründen auf eine Krebsbehandlung verzichten. In anderen Teilen der Welt ist das durchaus der Fall.
Ich für meinen Teil möchte nicht, dass sich diese Gewissheit, behandelt zu werden, irgendwann in Luft auflöst. Demografischer Wandel und medizinischer Fortschritt, Klimawandel und Ressourcenmangel stellen uns jedoch vor große Herausforderungen. Die dadurch bedingten Mehrausgaben treffen auf eine unsichere konjunkturelle Lage, die aller Voraussicht nach in den nächsten Jahren zu sinkenden Einnahmen führen wird. Kurz gesagt: Mehr Geld geht raus, weniger Geld kommt rein.
Und eines lässt sich nicht leugnen: Während neue Herausforderungen hinzukommen, hat dieses beste Gesundheitssystem der Welt bereits viele Schwächen. Über die Jahre hinweg führten Reformen und Anpassungen zu einem Wust an Regelungen und einer Ineffizienz im System, die vor allem eine Folge haben: steigende Kosten bei abnehmender Qualität.
Diese Sachlage hat nur wenig bis gar nichts mit Corona zu tun. Ich befürchte eher, dass Corona diese Entwicklung im Bewusstsein vieler ganz nach hinten rutschen lässt. Die Pandemie-Sondersituation mit sinkenden Leistungsausgaben einerseits und Hilfspaketen, Testkosten usw. andererseits hat die Realität verwischt. Dessen müssen wir uns bewusstwerden und die Fakten auf den Tisch legen. Um dann gemeinsam eine Lösung zu finden, zu der jeder, der im Gesundheitswesen eine Rolle hat, seinen Teil beiträgt. Denn ohne die Beteiligung aller wird es nicht gehen.
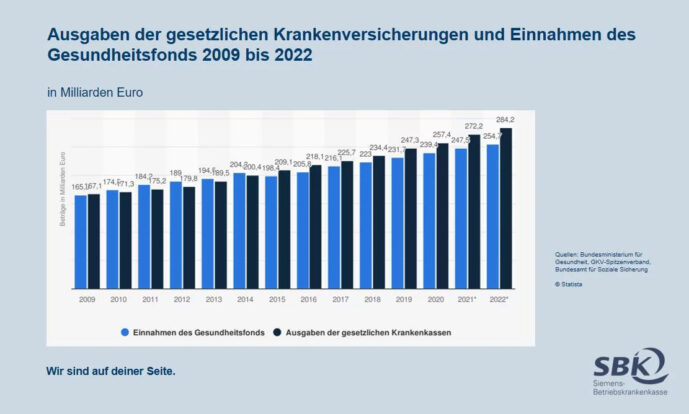
Wie haben sich Ein- und Ausgaben in den letzten Jahren entwickelt?
In den letzten Jahren hat sich insbesondere auf der Ausgabenseite eine strukturelle Deckungslücke manifestiert. Durch die gute Konjunktur wurde diese Entwicklung in den letzten Jahren gut kaschiert. Auch wenn die Konjunktur durch Corona leicht verloren hat, steigen die Ausgaben jedoch weiterhin überproportional.
Wie groß ist denn die Finanzlücke, die bei den Kassen entsteht?
Aktuell geht das Bundesgesundheitsministerium von einem Defizit von 17 Mrd. Euro aus. Experten warnen jedoch bereits jetzt vor einem Defizit von bis zu 25 Mrd. Ein aktuelles Gutachten des IGES-Instituts geht bis 2025 von einem Rekorddefizit von mehr als 27 Mrd. Euro aus.
Was waren die auffälligsten Entwicklungen 2021?
Insgesamt sind die Leistungsausgaben im Jahr 2021 wieder deutlich gestiegen von 3,6% auf 5,8%. Nach den endgültigen Jahresrechnungsergebnissen für 2021 erzielten die gesetzlichen Krankenkassen im vergangenen Jahr ein Defizit von 6,7 Mrd. Euro.
2021 gab es wie schon 2020 deutlich weniger Krankenhaus-Behandlungen als 2019. Trotzdem sind die Ausgaben der gesetzlichen Krankenkassen im Krankenhaus-Bereich deutlich gestiegen. Dies hat vor allem zwei Ursachen: Durch die Corona-Reglungen wurden die Einnahmeverluste für die Krankenhäuser durch Kassenzuschüsse ausgeglichen. Hinzu kommen die gestiegenen Ausgaben für Pflegepersonalkosten. Diese werden seit letztem Jahr zu 100% ausgeglichen, d.h., voll von den Kassen übernommen.
Gesunken sind die Leistungsausgaben in relevanter Höhe nur im Krankengeldbereich.
Was sind die größten Kostentreiber?
Die größten Kostentreiber sind die teuren Leistungsgesetze, die in den letzten Jahren verabschiedet worden sind. Das Terminservice- und Versorgungsgesetz (TSVG) ist hier an einer der vordersten Stellen zu sehen. Aber auch die Vergütungen bei den Heilmittelerbringern sind (politisch gewollt) um bis zu 20% gestiegen.
Und nicht zuletzt gibt es im Bereich der Arzneimittelausgaben (ohne Impfstoffkosten) einen stetigen Ausgabenanstieg: Laut Information des GKV-Spitzenverband (vom 03.06.2022) betragen die Arzneimittelausgaben in Deutschland gemessen an den Gesundheitsgesamtausgaben 14,3%. Im OECD-Vergleich sind wir hier absolute Spitze und deutlich vor anderen Ländern wie Frankreich oder Österreich (jeweils 11,9%). Der Umsatz, den Unternehmen mit Arzneimitteln machen, hat sich in den letzten 15 Jahren verdoppelt – von 25,3 Mrd. im Jahr 2006 auf 49,9 Euro.
Wenn die Arzneimittel ein so großer Kostentreiber sind, welche Möglichkeiten gibt es, die Kosten in diesem Bereich zu senken?
Der Bereich der Arzneimittel ist ein gutes Beispiel, um die Problematik deutlich zu machen. Denn natürlich gibt es Möglichkeiten, die Kosten zu senken. Ein großes Problem ist, dass die Pharmaunternehmen die Preise für die neu auf den Markt gekommenen Arzneimittel selbst festlegen können (freie Preisbildung). Ab dem 13. Monat nach Markteintritt erfolgen dann die Verhandlungen zwischen den Herstellern und dem Spitzenverband der gesetzlichen Krankenkassen, um den endgültigen Preis festzulegen. Dies gilt für alle Arzneimittel, die die Zulassungsstudien erfolgreich durchlaufen haben. Sonderzulassungen für Arzneimittel gegen seltene Erkrankungen ohne freie Preisbildung oder regelmäßige Preisverhandlungen je nach Studienlage und Evidenz für Arzneimittel, die mit relativ kleinen Zulassungsstudien an den Markt gegangen sind, könnten hier Mittel der Wahl sein. Hinzu kommen Vorschläge, effizienter zu verordnen, zum Beispiel Packungsgrößen zu verkleinern.
Aber nichtsdestotrotz muss eines klar sein: Medizinischer Fortschritt, wie zum Beispiel der Einsatz individualisierter Krebstherapien oder Medikamente wie Zolgensma, werden die Kosten für Arzneimittel auch weiter in die Höhe treiben. Ebenso die (verständlichen) Bestrebungen, die Produktionsstätten wieder vermehrt nach Europa zu verlegen.
Gibt es noch weitere Bereiche, in denen Preissteigerungen zu erwarten sind?
Ja, zum Beispiel bei den oben genannten Pflegepersonalkosten. Diese werden steigen. Der demografische Wandel führt zu einem Mehrbedarf an Pflegekräften, die zudem einen Anspruch auf eine faire Bezahlung haben. Hier braucht es eine Lösung, wie wir mit den steigenden Kosten umgehen können, wenn wir sie nur zum Teil vermeiden können.
Welche Lösungen gibt es dann überhaupt?
Wir müssen uns den strukturellen Problemen unseres Gesundheitswesens stellen. Wenn auf der einen Seite in den nächsten Jahren Kostensteigerungen unvermeidbar sein werden, müssen wir auf der anderen Seite schauen, wie wir diese kompensieren können oder – wenn das nicht möglich ist – wie viel wir als Gesellschaft bereit sind, für ein Gesundheitswesen mit hoher Qualität zu zahlen.
In punkto Kompensation gibt es einen großen Hebel: Effizienzen heben. Unser Gesundheitswesen arbeitet extrem ineffizient. Das liegt vor allem an der fehlenden Vernetzung und Zusammenarbeit. Über- und Fehlversorgung entsteht, weil die einzelnen Akteure sich nicht absprechen und keine Kenntnis über Diagnosen und Behandlungen haben. Wir nutzen Daten und Wissen viel zu wenig, um ein nachhaltiges Gesundheitswesen zu planen. Wir verschwenden Geld, indem Arzneimittel nicht sachgerechnet verordnet und weggeschmissen werden. Wir verschwenden Geld, weil es für den Arzt im Zweifel attraktiver ist zu operieren als abzuwarten oder andere Behandlungsmethoden auszuprobieren.
Wenn wir unser Solidarsystem für künftige Generationen erhalten möchten, müssen wir nachhaltiger agieren. Das heißt: Neu verhandeln, wo wir unsere Ressourcen investieren möchten und innovative Lösungen für eine Systemanpassung entwickeln. Wir sind der Überzeugung: Ein nachhaltiges und effizientes System mit hoher Qualität(sorientierung) ist kein Widerspruch.
Und welche Möglichkeiten gibt es, um kurzfristig die Finanzlage zu verbessern?
Viele kurzfristige Möglichkeiten werden gerade diskutiert. Sinnvoll wäre es sicher, den Steuerzuschuss für die ALGII-Empfänger auf das notwendige Maß anzuheben. Aktuell ist die Situation so, dass die Kassen rund 10 Mrd. Euro weniger vom Bund bekommen, als sie für die Versorgung dieser Versichertengruppe benötigen. Auch die Reduzierung der Umsatzsteuer bei Arzneimitteln wäre ein großer Hebel. Wir in Deutschland sind eines der wenigen Länder, bei denen der volle Umsatzsteuersatz gezahlt wird. Auf der Einnahmenseite könnte eine gut gemachte Erhöhung der Beitragsbemessungsgrenze bei gleichzeitiger Anhebung der Pflichtversicherungsgrenze überlegenswert sein.
Weitere Themen finden Sie unter www.sbk.org/presse
Die SBK Siemens-Betriebskrankenkasse ist die größte Betriebskrankenkasse Deutschlands und gehört zu den 20 größten gesetzlichen Krankenkassen. Als geöffnete, bundesweit tätige Krankenkasse versichert sie mehr als eine Million Menschen und betreut über 100.000 Firmenkunden in Deutschland – mit mehr als 1.800 Mitarbeiterinnen und Mitarbeitern in 86 Geschäftsstellen.
Seit über 100 Jahren setzt sich die SBK persönlich und engagiert für die Interessen der Versicherten ein. Sie positioniert sich als Vorreiter für einen echten Qualitätswettbewerb in der gesetzlichen Krankenversicherung. Voraussetzung dafür ist aus Sicht der SBK mehr Transparenz für die Versicherten – über relevante Finanzkennzahlen, aber auch über Leistungsbereitschaft, Beratung und Dienstleistungsqualität von Krankenkassen. Im Sinne des Kunden vereint die SBK darüber hinaus das Beste aus persönlicher und digitaler Welt und treibt die Digitalisierung im Gesundheitswesen aktiv voran.